Kanker
Wat is kanker en hoe ontstaat het?
Definitie van kanker en celgroei
Kanker is een verzamelnaam voor meer dan 100 verschillende ziekten waarbij cellen in het lichaam ongecontroleerd beginnen te groeien en zich delen. Normaal gesproken groei en delen cellen zich op een geordende manier om beschadigd weefsel te vervangen of nieuwe cellen aan te maken. Bij kanker raakt dit proces verstoord door genetische veranderingen in de cellen, waardoor ze zich blijven delen zonder de normale controlemechanismen.
Deze abnormale cellen kunnen zich ophopen en tumoren vormen. Niet alle tumoren zijn kwaadaardig - goedaardige tumoren groeien langzaam en verspreiden zich niet naar andere delen van het lichaam. Kwaadaardige tumoren daarentegen kunnen invasief zijn en zich via het bloed of lymfestelsel verspreiden naar andere organen, een proces dat metastase wordt genoemd.
Verschillende soorten kanker
Er bestaan vele verschillende vormen van kanker, die worden ingedeeld naar het type weefsel waarin ze ontstaan. De belangrijkste categorieën zijn:
- Carcinomen: ontstaan in huid- of slijmvliescellen en vormen ongeveer 80-90% van alle kankers
- Sarcomen: ontwikkelen zich in bindweefsel zoals botten, spieren en kraakbeen
- Leukemieën: bloedkankers die ontstaan in het beenmerg
- Lymfomen: kankers van het lymfestelsel en immuunsysteem
- Hersentumoren: ontstaan in het centrale zenuwstelsel
Risicofactoren en preventie
Verschillende factoren kunnen het risico op kanker verhogen. Sommige risicofactoren zijn niet beïnvloedbaar, zoals leeftijd en erfelijke aanleg, terwijl andere wel te beïnvloeden zijn door leefstijlkeuzes. Belangrijke risicofactoren zijn roken, overmatig alcoholgebruik, ongezonde voeding, overgewicht, gebrek aan lichaamsbeweging en blootstelling aan schadelijke stoffen zoals asbest of UV-straling.
Preventie speelt een cruciale rol bij het verminderen van het kankerrisico. In Nederland worden verschillende preventieprogramma's aangeboden, waaronder het bevolkingsonderzoek naar borstkanker, baarmoederhalskanker en darmkanker. Een gezonde leefstijl met voldoende beweging, een gevarieerd voedingspatroon rijk aan groenten en fruit, en het vermijden van roken en overmatig alcoholgebruik kunnen het risico aanzienlijk verlagen.
Waarschuwingssignalen en vroege detectie
Vroege opsporing van kanker vergroot de kansen op een succesvolle behandeling aanzienlijk. Het is belangrijk om alert te zijn op mogelijke waarschuwingssignalen en deze te bespreken met uw huisarts. Algemene symptomen kunnen zijn: onverklaarbaar gewichtsverlies, aanhoudende vermoeidheid, koorts, pijn die niet weggaat, of veranderingen in de huid.
Specifieke signalen variëren per kankertype maar kunnen bestaan uit een nieuwe knobbel of zwelling, veranderingen in een moedervlek, aanhoudende hoest of heesheid, veranderingen in de ontlasting of urine, of ongewone bloedingen. Bij twijfel is het altijd verstandig om medische hulp te zoeken voor een professionele beoordeling.
Diagnose en stadiumindeling van kanker
Diagnostische methoden en onderzoeken
De diagnose van kanker vereist meestal meerdere onderzoeken om de aanwezigheid, het type en de uitgebreidheid van de ziekte vast te stellen. Na een eerste consultatie bij de huisarts wordt u mogelijk doorverwezen naar een specialist in het ziekenhuis. Veelgebruikte diagnostische methoden omvatten bloedonderzoek, beeldvormend onderzoek zoals röntgenfoto's, CT-scans, MRI-scans of echografie.
Afhankelijk van de vermoedelijke locatie van de kanker kunnen specifieke onderzoeken worden uitgevoerd, zoals een endoscopie voor darmkanker, mammografie voor borstkanker, of een longfunctietest bij verdenking op longkanker. Deze onderzoeken helpen artsen om de exacte locatie en omvang van de tumor te bepalen.
TNM-classificatie en stadiëring
De TNM-classificatie is een internationaal erkend systeem om de uitgebreidheid van kanker te beschrijven. Deze classificatie bestaat uit drie hoofdcomponenten: T (tumor) beschrijft de grootte en uitbreiding van de primaire tumor, N (nodes/lymfeklieren) geeft aan of kankercellen zich hebben verspreid naar nabijgelegen lymfeklieren, en M (metastase) toont aan of er uitzaaiingen zijn naar andere delen van het lichaam.
Op basis van de TNM-classificatie wordt de kanker ingedeeld in verschillende stadia, meestal van stadium I tot stadium IV. Stadium I betekent dat de kanker klein is en lokaal beperkt blijft, terwijl stadium IV aangeeft dat er sprake is van uitgezaaide kanker. Deze stadiëring is essentieel voor het bepalen van de beste behandelstrategie en het inschatten van de prognose.
Rol van de patholoog en biopsie
Een biopsie is vaak noodzakelijk om een definitieve diagnose te stellen. Bij dit onderzoek wordt een klein stukje weefsel weggenomen uit de verdachte plek en onderzocht door een patholoog onder de microscoop. De patholoog speelt een cruciale rol in het diagnostische proces door het weefsel te analyseren en te bepalen of er sprake is van kanker, welk type kanker het is, en hoe agressief de kankercellen zijn.
Het pathologisch onderzoek geeft ook informatie over specifieke kenmerken van de tumor, zoals hormoonreceptoren bij borstkanker of specifieke genetische mutaties. Deze informatie is van groot belang voor het kiezen van de meest effectieve behandeling en wordt vaak gebruikt voor gepersonaliseerde therapieën die specifiek gericht zijn op de eigenschappen van de individuele tumor.
Behandelingsmogelijkheden voor kanker
Chirurgische ingrepen
Chirurgische behandeling vormt vaak de eerste behandellijn bij solide tumoren. De chirurg verwijdert de tumor en omliggend weefsel om alle kankercellen te elimineren. Moderne technieken zoals minimaal invasieve chirurgie en robotchirurgie verminderen herseltijd en complicaties. Pre-operatieve beeldvorming bepaalt de haalbaarheid en omvang van de ingreep. Post-operatieve zorg omvat pijnmanagement en wondverzorging. Multidisciplinaire teams beoordelen elke patiënt individueel voor optimale behandelresultaten.
Chemotherapie en werkingsmechanisme
Chemotherapie gebruikt cytotoxische medicijnen die zich richtend op snel delende cellen, kenmerkend voor kankercellen. Deze geneesmiddelen verstoren cellulaire processen zoals DNA-replicatie en celdeling. Behandeling vindt plaats in cycli met rustperiodes voor herstel van gezonde cellen. Combinatietherapie verhoogt effectiviteit door verschillende werkingsmechanismen. Bijwerkingen zoals misselijkheid, haaruitval en vermoeidheid zijn mogelijk. Oncologische apothekers monitoren medicatie-interacties en dosisaanpassingen voor optimale behandelveiligheid.
Radiotherapie en bestraling
Radiotherapie gebruikt hoogenergetische straling om kankercellen te vernietigen door DNA-schade. Externe bestraling richt zich precies op tumorlocaties met moderne technieken zoals IMRT en stereotactische radiotherapie. Interne radiotherapie plaatst radioactieve bronnen direct in de tumor. Fractionering verdeelt de totale dosis over meerdere sessies. Bijwerkingen zijn meestal lokaal en tijdelijk, zoals huidirritatie en vermoeidheid.
Immunotherapie en gerichte therapie
Immunotherapie activeert het eigen immuunsysteem om kanker te bestrijden door checkpoint-inhibitors en monoklonale antilichamen. Gerichte therapie blokkeert specifieke moleculen die tumorgroei stimuleren. Deze behandelingen zijn selectiever dan traditionele chemotherapie en veroorzaken minder systemische bijwerkingen. Biomarker-testen bepalen geschiktheid voor specifieke therapieën. Combinaties met andere behandelingen verbeteren vaak de respons. Regelmatige monitoring evalueert behandeleffectiviteit en potentiële bijwerkingen.
Beschikbare medicijnen in Nederland
Chemotherapeutische middelen
In Nederland zijn verschillende chemotherapeutische middelen beschikbaar via ziekenhuisapothekers en gespecialiseerde centra. Belangrijke geneesmiddelen omvatten:
- Cisplatine: platina-gebaseerd middel voor testis-, long- en blaaskanker
- Carboplatin: alternatief voor cisplatine met minder nefrotoxiciteit
- Doxorubicine: anthracycline voor borstkanker, lymfomen en sarcomen
Deze medicijnen vereisen zorgvuldige dosering en monitoring door oncologische teams. Apothekers bereiden individuele doseringen onder steriele omstandigheden.
Hormoontherapie
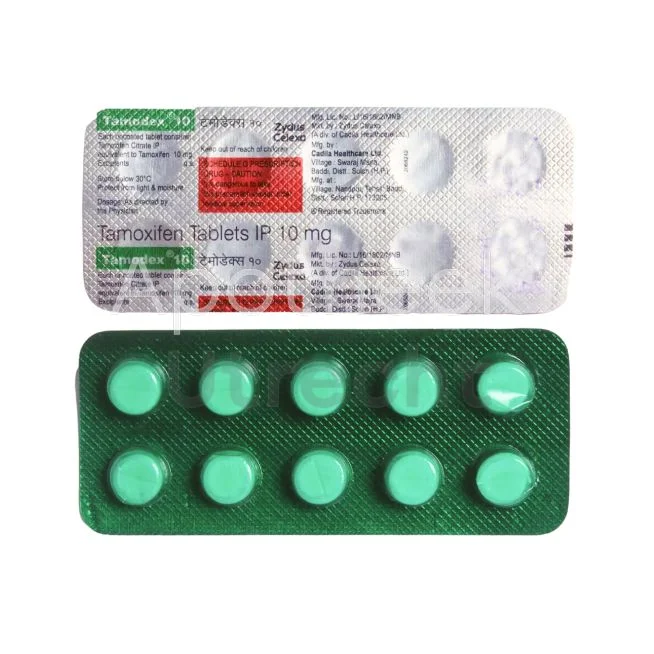
Hormoontherapie blokkeert hormoongevoelige tumoren zoals borstkanker en prostaatkanker. Tamoxifen is een selectieve oestrogeenreceptormodulator voor pre- en postmenopauzale vrouwen. Anastrozol, een aromataseremmer, verlaagt oestrogeenproductie bij postmenopauzale patiënten. Deze orale medicijnen zijn verkrijbaar via openbare apothekers met oncologische recepten. Langdurige behandeling gedurende 5-10 jaar is gebruikelijk. Regelmatige controles monitoren effectiviteit en botdichtheid.
Immunotherapeutische geneesmiddelen
Moderne immunotherapie heeft de kankerbehandeling gerevolutioneerd met checkpoint-inhibitors. Pembrolizumab (Keytruda) blokkeert PD-1 receptoren voor melanoom, longkanker en andere tumoren. Nivolumab (Opdivo) heeft vergelijkbare werkingsmechanismen met bewezen effectiviteit bij niercelcarcinoom en Hodgkin-lymfoom. Deze intraveneuze medicijnen worden toegediend in dagbehandelingen onder medisch toezicht. Bijwerkingen kunnen immuungerelateerde ontstekingen omvatten. Specialistische oncologische apothekers beheren deze dure, complexe behandelingen.
Ondersteunende zorg en bijwerkingen
Pijnbestrijding en symptoomcontrole
Effectieve pijnbestrijding is essentieel voor kwaliteit van leven tijdens kankerbehandeling. Nederlandse ziekenhuizen bieden uitgebreide pijnteams met gespecialiseerde artsen en verpleegkundigen. Medicamenteuze opties variëren van paracetamol tot sterke opioïden, afhankelijk van pijnintensiteit. Niet-medicamenteuze technieken zoals fysiotherapie, acupunctuur en ontspanningstechnieken ondersteunen de behandeling. Regelmatige evaluatie en aanpassing van pijnmedicatie zorgt voor optimale controle van klachten.
Voeding en lifestyle tijdens behandeling
Goede voeding ondersteunt het immuunsysteem en helpt bij herstel tijdens kankerbehandeling. Diëtisten adviseren bij voedingsproblemen zoals misselijkheid, smaakveranderingen en gewichtsverlies. Kleine, frequente maaltijden en voldoende eiwitten bevorderen kracht en energie. Matige beweging, aangepast aan conditie, verbetert welbevinden en vermindert vermoeidheid. Roken stoppen en alcohol beperken zijn belangrijk voor behandelresultaat en herstel.
Psychologische ondersteuning
Kanker brengt emotionele uitdagingen met zich mee voor patiënten en naasten. Psycho-oncologische begeleiding helpt bij angst, depressie en verwerking van diagnose. Gespreksterapie, steungroepen en relaxatietechnieken bieden verschillende vormen van ondersteuning. Nederlandse ziekenhuizen hebben gespecialiseerde psychologen en maatschappelijk werkers beschikbaar. Familie en vrienden spelen een cruciale rol in emotionele ondersteuning tijdens het ziekteproces.
Bijwerkingen van behandelingen
Kankerbehandelingen kunnen verschillende bijwerkingen veroorzaken die de levenskwaliteit beïnvloeden. Veelvoorkomende bijwerkingen omvatten:
- Vermoeidheid en energieverlies
- Misselijkheid en braken
- Haaruitval door chemotherapie
- Verhoogde infectiekans door verminderde weerstand
- Huidproblemen bij bestraling
Ondersteunende medicatie en zorgmaatregelen helpen bijwerkingen te verminderen en beheersen voor beter comfort tijdens behandeling.
Nazorg en follow-up
Controle-afspraken en monitoring
Na succesvolle kankerbehandeling zijn regelmatige controles essentieel voor vroege detectie van terugkeer. Controle-afspraken vinden aanvankelijk frequent plaats, later met langere intervallen. Bloedonderzoek, beeldvorming en lichamelijk onderzoek controleren op tekenen van recidief. Nederlandse oncologiepraktijken hanteren gestructureerde follow-up protocollen per kankertype. Patiënten leren signalen herkennen die directe medische aandacht vereisen voor tijdige interventie.
Revalidatie en herstel
Oncologische revalidatie helpt patiënten fysiek en mentaal herstellen na intensieve behandelingen. Fysiotherapie verbetert kracht, conditie en mobiliteit die verminderd kunnen zijn. Ergotherapie ondersteunt bij dagelijkse activiteiten en werkhervatting. Revalidatieprogramma's zijn individueel afgestemd op behoeften en beperkingen. Nederlandse revalidatiecentra bieden gespecialiseerde oncologische programma's voor optimaal herstel en terugkeer naar normale activiteiten.
Preventie van terugkeer
Gezonde leefstijl verkleint kansen op terugkeer van kanker na behandeling. Regelmatige beweging, gevarieerde voeding en gewichtsbeheer zijn belangrijk. Roken stoppen en alcoholgebruik beperken verminderen risico's aanzienlijk. Stress management en voldoende slaap ondersteunen het immuunsysteem. Opvolging van medische adviezen en controle-afspraken blijft cruciaal voor vroege detectie.
Zorgverlening in Nederland
Nederland biedt hoogwaardige kankerzorg via gespecialiseerde centra en multidisciplinaire teams. Oncologienetwerk zorgt voor landelijke samenwerking en kwaliteitsbewaking tussen ziekenhuizen. Zorgverzekeringen dekken standaard kankerbehandelingen en ondersteunende zorg. Patiëntenverenigingen zoals KWF Kankerbestrijding bieden informatie en ondersteuning. Huisartsen coördineren nazorg en verwijzingen binnen het Nederlandse zorgsysteem voor continuïteit van zorg.